Този материал е предназначен за хора без медицинско образование, които искат да знаят повече за остеохондрозата, отколкото е написано в популярни публикации и на уебсайтовете на частни клиники. Пациентите задават въпроси на лекари от различни специалности, които характеризират пълно неразбиране на темата за остеохондрозата. Примери за такива въпроси включват: „защо ме боли остеохондрозата?“, „откриха вродена остеохондроза, какво да правя?“ Може би апотеозът на такава неграмотност може да се счита за доста често срещан въпрос: „Докторе, имам първоначални признаци на хондроза, колко страшно е?“ Тази статия има за цел да структурира материала за остеохондрозата, нейните причини, прояви, методи за диагностика, лечение и профилактика и да отговори на най-често задаваните въпроси. Тъй като всички ние, без изключение, сме пациенти с остеохондроза, тази статия ще бъде полезна за всички.
Как е устроен междупрешленният диск?
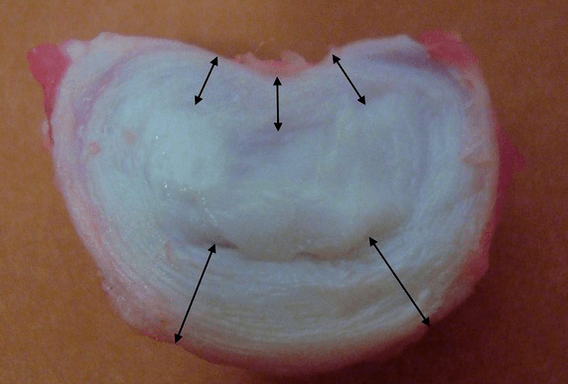
Всеки междупрешленен диск се състои от две различни части:
- външен фиброзен пръстен, състоящ се от плътни влакна, покриващи диска отвън около периметъра;
- вътрешният еластичен компонент е пулпозното ядро.
Влакната на фиброзния пръстен са много плътни и еластични. С годините еластичността се губи и до 60-годишна възраст фиброзният пръстен става твърд. Между повърхността на всеки надлежащ и подлежащ прешлен и самия диск има така наречените крайни плочи, т.е. граничните зони между прешлена и диска. Благодарение на тези крайни пластини прешлените растат на височина и чрез тях пулпозното ядро и тъканите на междупрешленния диск се подхранват дифузно чрез дифузионния метод, тъй като хрущялът на диска не се кръвоснабдява или инервира.
Здравите междупрешленни дискове при млад човек са способни на висок метаболизъм. Ако въведете контраст в нормален диск, след 20 минути той изчезва от него.
Проучванията показват, че при възрастен човек височината на всеки междупрешленен диск е приблизително:
- 25% от височината на съседни прешлени в цервикалната област;
- 20% в гърдите;
- 33% в лумбалната област.
Тоест в лумбалната област дебелината на дисковете е най-голяма, поради най-голямото натоварване. Лабораторните изследвания показват, че един здрав диск при млад човек може да издържи статично натоварване на натиск до 2,5 тона. На 70-годишна възраст тази цифра намалява до 110 кг! Тоест, „стар и изсъхнал диск“ се справя 22 пъти по-зле с прехвърлянето на натоварване отстрани и с поддържането на повишено налягане в пръстена.
Защо се случи това? С течение на времето фиброзният пръстен постепенно се износва. Вече не може да се разтяга, а само излиза навън, извън диска или се счупва. Ядрото спира да предава и трансформира вертикалното натоварване в радиално. С възрастта стресът постепенно се натрупва в дисковете и тяхната структура се променя. Ако всички тези процеси, взети в отделен диск, се прехвърлят върху целия гръбначен стълб, тогава получаваме състояние, наречено в клиниката остеохондроза. Сега можем да започнем да дефинираме.
Какво е остеохондроза?
Името на болестта е страшно, когато не е ясно. Медицинският суфикс "-oz" означава пролиферация или уголемяване на някои тъкани: хиалиноза, фиброза. Пример може да бъде цироза на черния дроб, когато съединителната тъкан нараства и функционалната тъкан, хепатоцитите, намалява по обем. Може да има натрупване на патологичен протеин или амилоид, който обикновено не трябва да присъства. Това заболяване на съхранение ще се нарича амилоидоза. Може да има значително увеличение на черния дроб поради мастна дегенерация, което се нарича мастна хепатоза.
Е, оказва се, че при междупрешленната остеохондроза хрущялната тъкан на междупрешленните дискове се увеличава по обем, защото „chondros, χόνδρο“ в превод от гръцки на руски означава „хрущял“? Не, хондрозата или по-точно остеохондрозата не е болест на натрупване. В този случай не се наблюдава истински растеж на хрущялна тъкан; говорим само за промяна в конфигурацията на междупрешленните хрущялни дискове под влияние на дългогодишна физическа активност, а по-горе разгледахме какво се случва във всеки отделен диск. Терминът "остеохондроза" е въведен в клиничната литература от A. Hilderbrandt през 1933 г.
Остеохондрозата се отнася до дистрофично-дегенеративни процеси и е част от нормалното, нормално стареене на междупрешленните дискове. Никой от нас не се учудва, че лицето на 20-годишно момиче ще бъде малко по-различно от лицето й на 70 години, но по някаква причина всички вярват, че гръбначният стълб, неговите междупрешленни дискове, не претърпяват същите изразени временни промени. Дистрофията е хранително разстройство, а дегенерацията е нарушение на структурата на междупрешленните дискове след дълъг период на дистрофия.
Причини за остеохондроза и нейните усложнения
Основната причина за неусложнена, физиологична остеохондроза може да се счита за начина, по който човек се движи: изправено ходене. Човекът е единственият вид на земята, който ходи на два крака сред всички бозайници и това е единственият начин за придвижване. Остеохондрозата се превърна в бич на човечеството, но ние си освободихме ръцете и създадохме цивилизация. Благодарение на изправеното ходене (и остеохондрозата), ние не само създадохме колелото, азбуката и овладяхме огъня, но можете също да седнете у дома на топло и да прочетете тази статия на екрана на вашия компютър.
Най-близките роднини на човека, висшите примати - шимпанзетата и горилите, понякога се издигат на два крака, но този начин на придвижване е спомагателен за тях и най-често те все още се движат на четири крака. За да изчезне остеохондрозата, подобно на интензивното стареене на междупрешленните дискове, човек трябва да промени начина си на движение и да премахне постоянното вертикално натоварване от гръбначния стълб. Делфините, косатките и китовете нямат остеохондроза, а кучетата, кравите и тигрите нямат. Техният гръбначен стълб не поема дълготрайни статични и ударни вертикални натоварвания, тъй като е в хоризонтално състояние. Ако човечеството отиде в морето и естественият начин за придвижване е гмуркането, тогава остеохондрозата ще бъде победена.
Изправената поза принуди човешката мускулно-скелетна система да се развие в посока на защита на черепа и мозъка от шокови натоварвания. Но дисковете - еластичните подложки между прешлените - не са единственият метод за защита. Човек има пружиниращ свод на стъпалото, хрущял на коленните стави, физиологични извивки на гръбначния стълб: две лордози и две кифози. Всичко това ви позволява да не „разклащате“ мозъка си дори по време на бягане.
Рискови фактори
Но лекарите се интересуват от тези рискови фактори, които могат да бъдат модифицирани и да избегнат усложненията на остеохондрозата, които причиняват болка, дискомфорт, ограничена подвижност и намалено качество на живот. Нека разгледаме тези рискови фактори, които толкова често се пренебрегват от лекарите, особено в частните медицински центрове. В крайна сметка е много по-изгодно постоянно да лекувате човек, отколкото да посочите причината за проблема, да го разрешите и да загубите пациента. Ето ги:
- наличието на надлъжни и напречни плоски стъпала. Плоските стъпала карат свода на стъпалото да спре да пружинира и ударът се предава нагоре към гръбначния стълб, без да омекне. Междупрешленните дискове изпитват значителен стрес и бързо се срутват;
- наднормено тегло и затлъстяване – няма нужда от коментар;
- неправилно повдигане и носене на тежки предмети, с неравномерен натиск върху междупрешленните дискове. Например, ако повдигнете и носите торба с картофи на едно рамо, тогава интензивното натоварване ще падне върху единия ръб на дисковете и може да бъде прекомерно;
- липса на физическа активност и заседнал начин на живот. По-горе беше казано, че по време на седене се получава максимален натиск върху дисковете, тъй като човек никога не седи прав, а винаги „леко“ се огъва;
- хронични наранявания, подхлъзване на лед, интензивно вдигане на тежести, контактни бойни изкуства, тежки шапки, удряне на главата в ниски тавани, тежки дрехи, носене на тежки чанти в ръце.
Общи симптоми
Симптомите, които ще бъдат описани по-долу, съществуват извън локализацията. Това са общи симптоми и могат да съществуват навсякъде. Това са болка, двигателни нарушения и сетивни нарушения. Има и вегетативно-трофични разстройства или специфични симптоми, например нарушения на уринирането, но много по-рядко. Нека разгледаме по-отблизо тези знаци.
Болка: мускулна и радикуларна
Болката може да бъде два вида: радикуларна и мускулна. Радикуларната болка е свързана с компресия или притискане на издатина или херния на междупрешленния диск на съответния корен на това ниво. Всеки нервен корен се състои от две части: чувствителна и двигателна.
В зависимост от това къде точно е насочена хернията и каква част от корена е притисната, може да има както сетивни, така и двигателни нарушения. Понякога и двете нарушения се проявяват наведнъж, изразени в различна степен. Болката също принадлежи към сетивните разстройства, тъй като болката е специално, специфично чувство.
Радикуларна болка: компресионна радикулопатия
Радикуларната болка е позната на мнозина; нарича се "невралгия". Подутото нервно коренче реагира бурно на всеки удар, а болката е много остра, подобна на токов удар. Тя стреля или в ръката (от шията), или в крака (от долната част на гърба). Такъв остър, болезнен импулс се нарича лумбаго: в долната част на гърба е лумбаго, в шията е цервикаго, по-рядък термин. Такава радикуларна болка изисква принудителна, аналгетична или анталгична поза. Радикуларната болка се появява незабавно при кашляне, кихане, плач, смях или напрежение. Всяко сътресение на подутото нервно коренче причинява засилване на болката.
Мускулна болка: миофасциално-тонична
Но междупрешленната херния или дефект на диска може да не притисне корена на нерва, но при движение да нарани близките връзки, фасции и дълбоки мускули на гърба. В този случай болката ще бъде вторична, болезнена, постоянна, ще се появи скованост в гърба и такава болка се нарича миофасциална. Източникът на тази болка вече няма да бъде нервната тъкан, а мускулите. Мускулът може да реагира на всеки стимул само по един начин: свиване. И ако стимулът е продължителен, мускулната контракция ще се превърне в постоянен спазъм, който ще бъде много болезнен.
Характерен симптом на такава вторична, миофасциална болка ще бъде повишена скованост във врата, долната част на гърба или гръдния кош, появата на плътни, болезнени мускулни издатини - „ролки“ до гръбначния стълб, тоест паравертебрално. При такива пациенти болката в гърба се засилва след няколко часа „офисна“ работа, с продължителна неподвижност, когато мускулите практически не могат да работят и са в състояние на спазъм.
Сензорни нарушения
Ако изпъкналост или херния, или спазматичен мускул притисне чувствителната част на корена на нерва, тогава възникват различни сензорни нарушения. Те могат да бъдат придружени от болка или да се появят отделно, след като болката вече е преминала. Има и напълно безболезнени форми на сензорни нарушения, но рядко.
Много хора познават изтръпването на върховете на пръстите на ръцете и краката (хипестезия или пълна анестезия), намалена чувствителност на кожата под формата на дълги ивици, от радикуларен тип. Понякога се появява парестезия или мравучкане, усещане за „пълзящи настръхвания“. Най-често се наблюдават нарушения на чувствителността на краката и върховете на пръстите на ръцете и краката. Сензорните нарушения са доста неприятни, но сензорните нарушения не правят човек инвалид, но двигателните нарушения могат да доведат до това.
Двигателни нарушения в периферията
Ако са засегнати двигателен неврон или аксони, които са част от двигателната част на нерва, тогава възниква или слабост в мускула, или неговата пълна неподвижност. Във втория случай говорим за пълна парализа, а в първия - за пареза. Парезата е частична парализа, когато мускулът не работи с пълна сила.
Най-често такива нарушения се появяват в краката, с издатини и хернии на лумбалния гръбнак. Там се намират двигателни структури, които инервират мускулите на подбедрицата и ходилото. Следователно, при напреднала, сложна лумбална остеохондроза, кракът може да се удари. Обръща се навътре, човекът е принуден да вдигне крака си високо, за да стъпи с ударния крак, това се нарича стъпка, „походка на петел“.
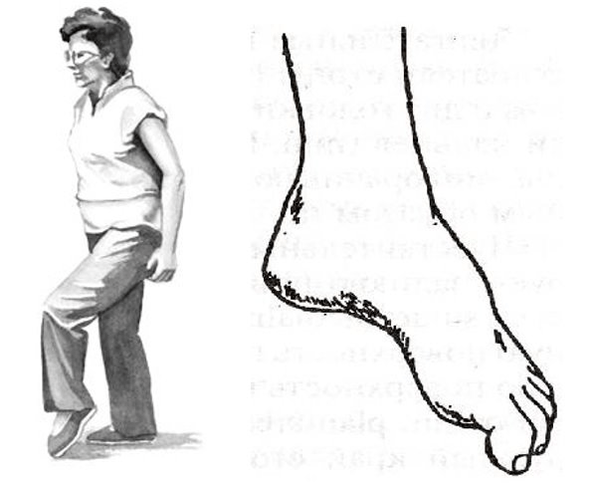
Но цялата опасност от двигателни нарушения е, че те могат да бъдат изолирани и да не са придружени от болка. И ако човек „няма болка“, тогава той може да не стигне до лекаря навреме. Ето защо е толкова важно пациентите с прогресивни изпъкналости и хернии, например в лумбалната област, периодично да ходят на пръсти и пети и да наблюдават работата на мускулите си.
Местни симптоми: основни признаци
Нека сега разгледаме специфичните симптоми и синдроми, характерни за цервикалната, гръдната и лумбалната остеохондроза. Нека да минем отгоре надолу, от цервикалната област надолу, през гръдната област, до лумбосакралната област.
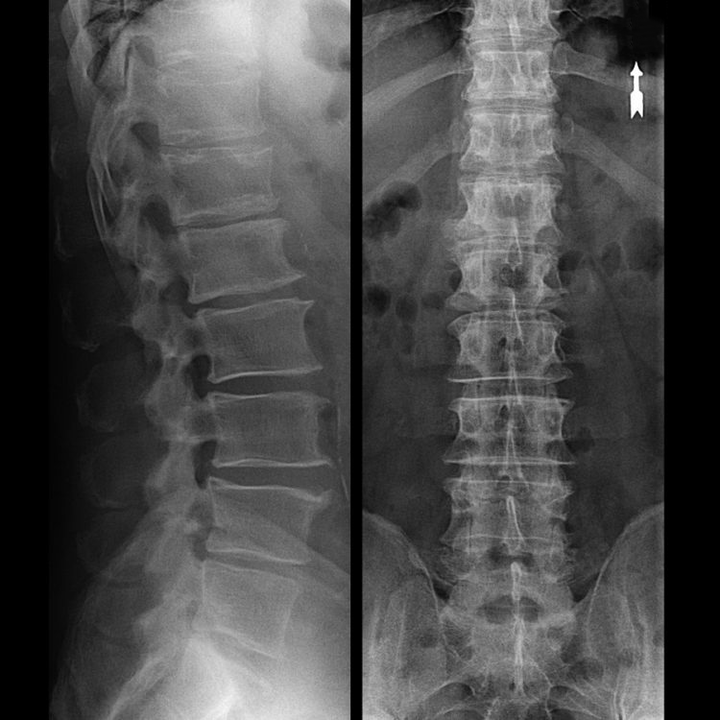
Диагностика на остеохондроза
В типичните случаи остеохондрозата на цервикалния и цервикално-гръдния отдел на гръбначния стълб се проявява, както е описано по-горе. Следователно основният етап на диагностика беше и остава идентифицирането на оплакванията на пациента, установяване на наличието на съпътстващ мускулен спазъм с помощта на проста палпация на мускулите по гръбначния стълб. Възможно ли е да се потвърди диагнозата остеохондроза с рентгеново изследване?
„Рентгенова снимка“ на шийния отдел на гръбначния стълб и дори при функционални тестове за флексия и екстензия не показва хрущял, тъй като тяхната тъкан пропуска рентгенови лъчи. Въпреки това, въз основа на местоположението на прешлените, могат да се направят общи изводи за височината на междупрешленните дискове, общото изправяне на физиологичната кривина на шията - лордоза, както и наличието на маргинални израстъци на прешлените с продължително дразнене на техните повърхности от крехки и дехидратирани междупрешленни дискове. Функционалните тестове могат да потвърдят диагнозата нестабилност в шийния отдел на гръбначния стълб.
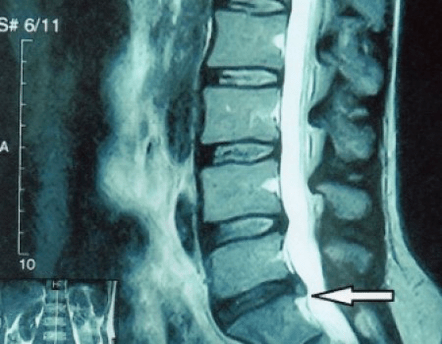
Тъй като самите дискове могат да се видят само с CT или MRI, магнитен резонанс и рентгенова компютърна томография са показани за изясняване на вътрешната структура на хрущяла и образувания като протрузии и хернии. Така с помощта на тези методи се поставя точна диагноза, а резултатът от томографията е индикация и дори актуално ръководство за оперативно лечение на херния в отделението по неврохирургия.
Лечение на усложнения от остеохондроза
Нека повторим още веднъж, че е невъзможно да се излекува остеохондроза, като планирано стареене и дехидратация на диска. Можете просто да не позволявате нещата да се усложняват:
- ако има симптоми на стесняване на височината на междупрешленните дискове, тогава трябва да се движите правилно, да не наддавате на тегло и да избягвате появата на издатини и мускулни болки;
- ако вече имате изпъкналост, тогава трябва да внимавате да не разкъсате фиброзния пръстен, тоест да не трансформирате изпъкналостта в херния и да избегнете появата на издатини на няколко нива;
- ако имате херния, тогава трябва да я наблюдавате динамично, да правите редовни ядрено-магнитен резонанс, да избягвате увеличаване на размера или да извършвате модерно минимално инвазивно хирургично лечение, тъй като без изключение всички консервативни методи за лечение на обостряне на остеохондроза оставят хернията на място и само елиминират временни симптоми: възпаление, болка, стрелба и мускулни спазми.
Но при най-малкото нарушение на режима, при вдигане на тежести, хипотермия, нараняване, наддаване на тегло (в случай на долната част на гърба), симптомите се връщат отново и отново. Ще опишем как можете да се справите с неприятни усещания, болка и ограничена подвижност в гърба на фона на обостряне на остеохондроза и съществуваща изпъкналост или херния, вследствие на социално-тоничен синдром.
Какво да правите по време на обостряне?
Тъй като е имало пристъп на остра болка (например в долната част на гърба), тогава трябва да следвате следните инструкции на долекарския етап:
- напълно премахване на физическата активност;
- сън на твърд (ортопедичен матрак или твърд диван), премахване на увисването на гърба;
- препоръчително е да носите полутвърд корсет, за да предотвратите резки движения и „изкривявания“;
- На долната част на гърба трябва да поставите масажна възглавница с пластмасови иглени апликатори или да използвате апликатор Lyapko. Трябва да го държите 30 - 40 минути, 2 -3 пъти на ден;
- след това в долната част на гърба могат да се втриват мехлеми, съдържащи НСПВС, мехлеми с пчелна или змийска отрова;
- след триене, на втория ден можете да увиете долната част на гърба със суха топлина, например колан от кучешка коса.
Често срещана грешка е загрявката през първия ден. Това може да бъде нагревателна подложка, процедури за баня. В същото време отокът само се засилва, а заедно с него и болката. Можете да се затоплите само след като премине „най-високата точка на болка“. След това топлината ще засили "резорбцията" на отока. Обикновено това се случва на 2-3 дни.
В основата на всяко лечение е етиотропната терапия (отстраняване на причината) и патогенетичното лечение (повлияване на механизмите на заболяването). Придружава се от симптоматична терапия. За вертеброгенната болка (причинена от проблеми в гръбначния стълб) нещата стоят така:
- За да се намали подуването на мускулите и гръбначния стълб, е показана диета без сол и ограничаване на количеството консумирана течност. Можете дори да дадете таблетка лек калий-съхраняващ диуретик;
- в острата фаза на лумбалната остеохондроза може да се проведе краткосрочно лечение с интрамускулни „инжекции“ на НСПВС и мускулни релаксанти: ежедневно. Това ще помогне за облекчаване на подуването на нервната тъкан, премахване на възпалението и нормализиране на мускулния тонус;
- в подострия период, след преодоляване на максималната болка, вече не трябва да се приемат „инжекции“ и трябва да се обърне внимание на възстановителни средства, например съвременни лекарства от група „В“. Те ефективно възстановяват нарушената чувствителност, намаляват сковаността и парестезията.
Физиотерапевтичните мерки продължават, дойде време за тренировъчна терапия за остеохондроза. Неговата задача е да нормализира кръвообращението и мускулния тонус, когато подуването и възпалението вече са изчезнали, но мускулният спазъм все още не е напълно отстранен.
Кинезитерапията (лечение с движение) включва извършване на лечебна гимнастика и плуване. Гимнастиката при остеохондроза на шийните прешлени изобщо не е насочена към дисковете, а към околните мускули. Неговата задача е да облекчи тоничния спазъм, да подобри кръвния поток и да нормализира венозния отток. Това води до намаляване на мускулния тонус, намаляване на тежестта на болката и сковаността в гърба.
Упражненията за остеохондроза трябва да се извършват след лека обща загрявка, върху „затоплени мускули“. Основният терапевтичен фактор е движението, а не степента на мускулна контракция. Следователно, за да се избегне рецидив, не се допуска използването на тежести; използва се гимнастическа постелка и гимнастическа пръчка. С тяхна помощ можете ефективно да възстановите обхвата на движение.
Продължава втриването на мехлеми и използването на апликатора Кузнецов. Показани са плуване, подводен масаж, душ Шарко. По време на етапа на избледняване на обострянето са показани лекарства за домашна магнитна терапия и физиотерапия.
Обикновено лечението отнема не повече от седмица, но в някои случаи остеохондрозата може да се прояви с толкова опасни симптоми, че може да се наложи операция и спешно.
За яката на Шанц
В ранните етапи, по време на острия стадий, е необходимо да се предпази шията от ненужни движения. Яката Shants е чудесна за това. Много хора правят две грешки, когато купуват тази яка. Те не го избират според размера си, поради което той просто не изпълнява функцията си и предизвиква чувство на дискомфорт.
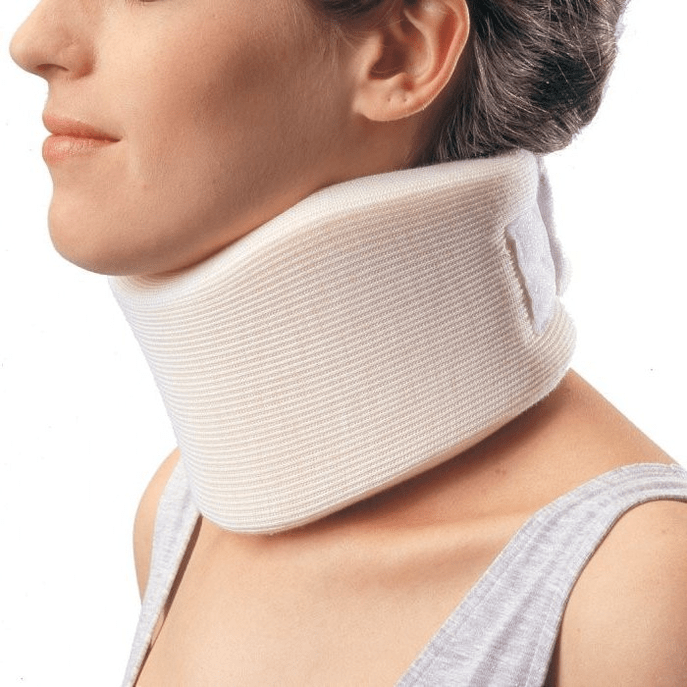
Втората често срещана грешка е дългото носене с профилактична цел. Това води до слаби мускули на врата и само причинява повече проблеми. За яка има само две индикации, при които може да се носи:
- появата на остра болка във врата, скованост и болка, разпространяваща се в главата;
- ако ще се занимавате с физическа работа в пълно здраве, при която има риск да „опънете” врата си и да получите обостряне. Това е например ремонт на кола, когато легнете под нея, или миене на прозорци, когато трябва да протегнете ръка и да заемете неудобни позиции.
Яката трябва да се носи не повече от 2-3 дни, тъй като по-продължителното носене може да причини венозен застой в мускулите на врата, в момент, когато е време за активиране на пациента. Аналог на яката Shants за долната част на гърба е полутвърд корсет, закупен в ортопедичен салон.
Хирургично лечение или консервативни мерки?
Желателно е всеки пациент, след прогресия на симптомите, при наличие на усложнения, да се подложи на ЯМР и да се консултира с неврохирург. Съвременните минимално инвазивни операции позволяват безопасно отстраняване на доста големи хернии, без продължителна хоспитализация, без да се налага да лежите в продължение на няколко дни, без да се нарушава качеството на живот, тъй като се извършват с помощта на съвременна видеоендоскопска, радиочестотна, лазерна технология или с помощта на студена плазма. Можете да изпарите част от ядрото и да намалите налягането, намалявайки риска от получаване на херния. И можете да премахнете дефекта радикално, тоест като се отървете напълно от него.
Няма нужда да се страхувате да оперирате хернии; това вече не са предишните видове отворени операции от 80-90-те години на миналия век с мускулна дисекция, кръвозагуба и последващ дълъг период на възстановяване. Те са по-скоро малка пункция под рентгенов контрол, последвана от използване на съвременна технология.
Профилактика на остеохондрозата и нейните усложнения
Остеохондрозата, включително сложните, чиито симптоми и лечение разгледахме по-горе, в по-голямата си част изобщо не е болест, а просто проява на неизбежно стареене и преждевременно „свиване“ на междупрешленните дискове. Остеохондрозата се нуждае от малко, за да не ни безпокои:
- избягвайте хипотермия, особено през есента и пролетта, и падане през зимата;
- не вдигайте тежести и носете товари само с изправен гръб, в раница;
- пийте повече чиста вода;
- не дебелейте, теглото ви трябва да съответства на височината ви;
- лечение на плоски крака, ако има такива;
- правете редовно физически упражнения;
- извършване на видове упражнения, които намаляват натоварването на гърба (плуване);
- отказ от лоши навици;
- редуване на психически стрес с физическа активност. След всеки час и половина умствена работа е препоръчително да промените вида дейност на физическа работа;
- Можете редовно да правите поне рентгенова снимка на лумбалния гръбнак в две проекции или ЯМР, за да разберете дали хернията прогресира, ако има такава;
Следвайки тези прости препоръки, можете да поддържате гърба си здрав и мобилен за цял живот.






















